Plexo Braquial
Lesiones del Plexo Braquial
Existen 5 raíces nerviosas (C5-T1) que forman el plexo braquial, y que conectan los músculos del hombro, codo y mano con la médula espinal.
Estos nervios son responsables de transmitir las señales necesarias para que se produzca movimiento o sensibilidad.
Cuando estos nervios se estiran, comprimen o, en los casos más graves, se desgarran o se seccionan, se producen déficits funcionales en la extremidad.
¿Qué es el plexo braquial?
Las extremidades superiores (brazos) e inferiores (piernas) están conectadas a la médula espinal y al cerebro mediante un complejo sistema de nervios periféricos. Estos nervios son responsables de transmitir las señales necesarias para que se produzca movimiento o sensibilidad (tacto, temperatura).
Hay cinco raíces nerviosas (raíces C5-T1) que forman el plexo braquial, y que conectan los músculos del hombro, codo y mano con la médula espinal. De la misma forma los músculo de la cadera, rodilla y pie se controlan por el plexo lumbosacro.
El plexo braquial se localiza en el cuello y está formado por 5 raíces principales que envían señales desde la médula espinal hasta el hombro, el brazo y la mano.
- C5-C6: se unen para formar el tronco superior. Controlan el movimiento del hombro y la flexión del codo.
2. Controla el movimiento de la extensión del codo.
3. C8-T1: se unen para formar el tronco inferior. Controlan el movimiento de la muñeca y la mano.

DISTRIBUCIÓN MOTORA DEL PLEXO BRAQUIAL:
Los diferentes nervios del plexo braquial controlan diferentes músculos de la extremidad superior para producir determinados movimientos.
La sensibilidad del miembro superior está controlada por las diferentes raíces nerviosas del plexo braquial. Por ejemplo, en la figura puede observar como la sensibilidad de la mano está controlada por las raíces C6, C7 y C8.
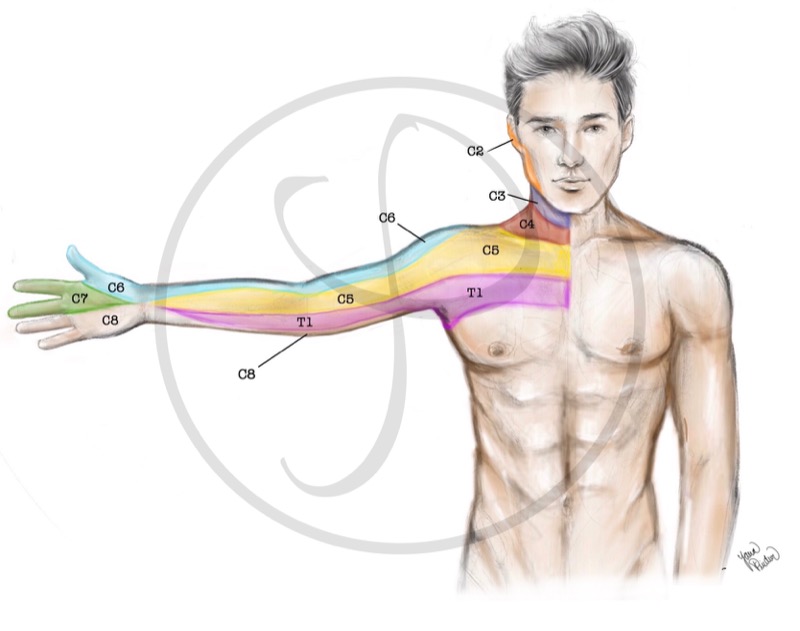
DISTRIBUCIÓN SENSITIVA DEL PLEXO BRAQUIAL:
Cada nervio del plexo braquial controla una zona diferente de sensibilidad de la extremidad superior.
CAUSAS
Existen diferentes causas por las que los nervios del plexo braquial pueden lesionarse:
- Traumatismos de alta energía: por ejemplo, tras un accidente de moto o coche. Es una de las causas más frecuentes. Suelen tener peor pronóstico que las de menor energía, y suelen requerir cirugía reconstructiva.
- Traumatismos de baja energía: por ejemplo, tras una luxación de hombro. Suelen tener mejor pronóstico.
- Inflamación: existen diferentes teorías sobre las posibles causas de inflamación de los nervios (por ejemplo, en el síndrome de Parsonage-Turner). La teoría autoinmune (anticuerpos que reaccionan contra nuestro propio nervio) o viral (infección por virus) son las más aceptadas actualmente.
- Compresión: La compresión de los nervios del plexo braquial es infrecuente. Se produce por ligamentos o estructuras anatómicas que en situación normal rodean a los nervios.
TIPOS DE LESIONES
La lesión del nervio puede producirse por diferentes mecanismos. Esto va a condicionar el tipo de tratamiento a realizar. Existen 3 tipos de lesiones:
- Avulsión nerviosa: es un arrancamiento de las raíces nerviosas de la médula.
- Estiramiento del nervio: el nervio sigue conectado con la médula espinal y está en continuidad. Sin embargo, no puede transmitir información por lesión dentro del propio nervio.
- Sección del nervio (ruptura): el nervio sigue conectado con la médula espinal, pero no está en continuidad (está cortado).
MECANISMOS DE DAÑO DE LAS RAÍCES NERVIOSAS:
Existen tres tipos de lesiones de las raíces nerviosas. La avulsión es la lesión más grave, debido a que no es posible conectar el
nervio a la médula espinal. El estiramiento y la sección (ruptura) del nervio son menos graves.
SÍNTOMAS
Dependiendo de la localización y del tipo de lesión del nervio pueden producirse uno o varios de los siguientes síntomas:
- Pérdida de fuerza o ausencia completa de movilidad en una o varias articulaciones.
- Pérdida completa o parcial de la sensibilidad. Puede ser sensación de ‘adormecimiento’, ‘acorchamiento’ o incluso de no sentir las zonas afectadas.
- Dolor neuropático. Este dolor suele ser de tipo “descargas eléctricas”, de diferente intensidad y duración en la extremidad afecta. Responde mal a los analgésicos habituales.
DIAGNÓSTICO
El diagnóstico se realiza en base a:
- Historia clínica: conocer los hechos contados por el paciente. Por ejemplo: la velocidad de la moto durante el traumatismo o las lesiones asociadas, pueden ayudar a determinar el grado de lesión nerviosa.
- Exploración física: valoración de la fuerza y la sensibilidad en la extremidad afecta.
- Estudios electrofisiológicos: ayudan a determinar el tipo y la localización de la lesión en el nervio. Son útiles para diferenciar lesiones por avulsión vs. estiramiento o ruptura del nervio.
- Pruebas de imagen: la resonancia magnética debe realizarse entre 3-4 semanas después del accidente. Nos ayuda a localizar donde está la lesión y el tipo de lesión (avulsión vs. estiramiento o ruptura nerviosa).
TRATAMIENTO QUIRÚRGICO
Antes de explicar los posibles tipos de cirugías, es importante entender los siguientes conceptos:
¿CUÁNDO OPERAR?
Un músculo que no está conectado al nervio se atrofia con el paso del tiempo. Después de 1 año, consideramos que el músculo no es recuperable. Por otro lado, en lesiones donde el nervio está en continuidad (no está seccionado), es posible la recuperación espontánea del nervio y del músculo con el paso del tiempo sin cirugía. El nervio crece a una velocidad de 1 mm/día, a partir de la tercera semana después del traumatismo.
El balance entre “esperar” para conseguir una recuperación espontánea del nervio, y “no esperar – realizar cirugía” por la atrofia muscular, es complejo y tiene que decidirlo un especialista en plexo braquial. Por regla general, el tratamiento quirúrgico debe realizarse en los 6 primeros meses después de la lesión.
Es importante recordar que una cirugía de estas características, por su complejidad, suele requerir una planificación cuidadosa por parte de cualquier equipo quirúrgico. Por ello, es importante acudir a la consulta de un equipo especialista en plexo braquial lo antes posible.
NERVIOS DISPONIBLES PARA LA RECONSTRUCCIÓN
Para realizar una reconstrucción, es importante conocer qué nervios son potencialmente donantes. En una avulsión nerviosa no se puede utilizar la raíz dañada, puesto que no es posible conectar de nuevo una raíz nerviosa a la médula espinal. Por ello, hay que buscar nervios que suplan esta función. En casos donde ningún nervio del brazo funciona (lesiones completas del plexo braquial – son las de más gravedad) se pueden usar nervios externos al plexo braquial (el nervio espinal o los nervios intercostales).
PRIORIDADES EN LA RECONSTRUCCIÓN
En los casos donde existe una limitación de nervios disponibles (por ejemplo, en la lesión completa del plexo braquial) es importante priorizar qué músculos deben intentar recuperarse. Por regla general, los movimientos más importantes son: 1º flexión del codo; 2º rotación externa o abducción del hombro y 3º prensión con la mano.
TIPOS DE TÉCNICAS QUIRÚRGICAS
NEUROLISIS
Consiste en eliminar la cicatriz que envuelve al nervio dañado. Suele ser necesario en traumatismos cerrados sobre los nervios (por ejemplo, tras una luxación de codo sin herida en la piel).
NEUROLISIS
Cuando un nervio está dañado, aparece una cicatriz a su alrededor que impide su correcto funcionamiento. La neurolisis es la técnica quirúrgica que elimina dicha cicatriz, dejando al nervio más “libre” para poder regenerarse.
DESCOMPRESIÓN NERVIOSA
Consiste en liberar el nervio de alguna estructura anatómica (generalmente un tendón o ligamento)
DESCOMPRESIÓN NERVIOSA
La liberación de un nervio que está comprimido por un ligamento produce la recuperación del mismo. Esto ocurre en el sindrome del tunel del carpo, donde el nervio mediano está “atrapado” a nivel de la muñeca.
NEURORRAFIA
Consiste en unir los cabos del nervio previamente cortado. Dicho procedimiento requiere microscopio y una sutura (hilo) muy fina para poder unir los cabos del nervio. Este procedimiento suele ser necesario en heridas con sección del nervio (ruptura).
NEURORRAFIA
Mediante un hilo muy fino y bajo un microscopio se unen los extremos del nervio cortado.
INJERTO NERVIOSO
Consiste en obtener un nervio de otra localización del propio paciente y usarlo (a modo de “puente”) para unir los dos cabos de un nervio cortado. Esta técnica se utiliza cuando el nervio ha sido seccionado y hay una separación entre los dos cabos que no permite realizar una neurorrafia (sutura) directa.
Generalmente se usa el nervio sural como nervio donante. Este nervio se encarga únicamente de la sensibilidad de la cara externa del pie, por lo que su uso deja una secuela menor.
INJERTO DE NERVIO
Se puede usar el nervio sural (nervio de la pierna) para puentear un nervio que ha sido dañado (del plexo braquial o de cualquier otra localización).
TRANSFERENCIA NERVIOSA
Consiste en unir una parte de un nervio sano al nervio dañado. Esta técnica se usa cuando la lesión del nervio está muy lejos del músculo que tiene que reinervar (“reconectar”), o en casos donde el cabo proximal del nervio no está disponible (típico en traumatismos de alta energía).
TRANSFERENCIA NERVIOSA
Consiste en conectar una parte de un nervio sano a un nervio que ha sido lesionado. En esta figura, se conecta una parte del nervio cubital (nervio sin lesiones) al nervio musculocutáneo (nervio previamente dañado).
TRANSFERENCIA TENDINOSA
Consiste en unir un tendón de un músculo que funciona, con otro tendón de un músculo que no funciona. Esta técnica se usa cuando no se ha realizado la reconstrucción nerviosa, y el músculo no es recuperable porque se ha atrofiado, por ejemplo en lesiones de más de un año de evolución.
TRANSFERENCIA TENDINOSA
Consiste en conectar un tendón que funciona a otro tendón que ha sido lesionado. En esta figura, se conecta uno de los dos tendones que extiende (estira) el dedo índice (tendón no lesionado) al tendón que mueve el pulgar (tendón previamente dañado). Imagen con permiso de: Maldonado AA, Pindur L, «Treatment of nerve injuries associated with elbow procedures» en «Peripheral nerve issues after Orthopedic Surgery: A multidisciplinary approach to prevention, evaluation and treatment», Springer, 2021.
TRANSFERENCIAS MUSCULARES LIBRES
Consiste en trasplantar un músculo de otra parte del cuerpo a la extremidad dañada para proporcionar la función que le falta. Esta técnica se usa cuando no es posible la reinervación del músculo dañado, por ejemplo en lesiones de más de un año de evolución, y no existe la posibilidad de realizar una transferencia tendinosa.
TRANSFERENCIA MUSCULAR LIBRE
Consiste en trasplantar un músculo de otra parte del cuerpo (generalmente del muslo) a la zona dañada. Para que funcione es necesario conectar los vasos sanguíneos del músculo (dan nutrición) y un nervio.
CIRUGÍAS SECUNDARIAS
Es frecuente que tras una primera cirugía, sea necesario realizar otras intervenciones para intentar mejorar la función de la extremidad. Estas intervenciones suelen consistir en la liberación de contracturas y transferencias de tendones (previamente descrito).
TRATAMIENTO POSTQUIRÚRGICO
Después de la cirugía, el periodo de rehabilitación es crítico. Una gran parte del éxito o fracaso de la cirugía depende de la cantidad y calidad de la rehabilitación realizada. Existen 3 fases en el periodo post-quirúrgico:
- Fase de inmovilización: se inmoviliza el brazo con una férula para no dañar los nervios reparados. El tiempo máximo suele ser de 3 semanas.
- Fase de movilización pasiva: consiste en mover las articulaciones afectadas para evitar la rigidez de las mismas. Se inicia tras la fase de inmovilización hasta que es posible realizar un movimiento activo de la articulación.
- Fase de movilización activa: consiste en activar el músculo y nervio afectados. Los ejercicios para intentar activar el músculo se deben iniciar tras la fase de inmovilización. A veces, se necesita más de 1 año para conseguir el movimiento activo del músculo afecto. Debido al largo periodo de esta fase, es muy importante un alto grado de motivación por parte del paciente.
QUÉ HACER SI SOSPECHA UNA LESIÓN DE PLEXO BRAQUIAL
- Acuda a un especialista en lesiones de plexo braquial: aunque no es una urgencia, debe encontrar un equipo especialista durante los próximos días o semanas.
- La rehabilitación es esencial. Realice de forma sistemática los ejercicios que le recomiende su especialista. A pesar de que el nervio se regenere, y el músculo vuelva a funcionar, no podrá realizar movimientos si la articulación está rígida y sin movilidad.
- Lleve a cabo una vida saludable. No fume (el tabaco ha demostrado el retraso de la recuperación nerviosa) ni tome otras sustancias tóxicas (alcohol). Lleve una dieta equilibrada.
- Si sufre dolor acuda a un especialista en dolor. El dolor de este tipo de lesiones suele mejorar con el tiempo. Sin embargo, puede ser muy incapacitante y complejo de tratar, por ello debe acudir a un médico especialista en dolor.